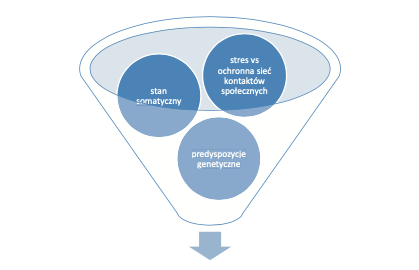
Stan psychiczny człowieka jest wynikiem złożonego działania czynników uwarunkowanych biologicznie (w tym związanych z genetyką, immunologią, indywidualną patofizjologią różnych układów w organizmie, z uwzględnieniem chorób współistniejących oraz przeżytych urazów), psychologicznie (opartych na kontaktach z otoczeniem oraz odgrywanych rolach społecznych) oraz środowiskowo (włączając w to status społeczno-ekonomiczny czy ekspozycję na stres).
ZABURZENIE
Ryc. 1. Współdziałanie czynników ma wpływ na rozwój i przebieg zaburzenia psychicznego
MODEL PODATNOŚCI NA STRES
Najbardziej ilustratywnym sposobem przedstawienia interakcji pomiędzy różnymi czynnikami wpływającymi na stan psychiczny jest model podatność − stres. Zakłada on, że każdy człowiek posiada pewien poziom podatności na sytuacje stresowe, zależny zarówno od cech konstytucjonalnych, jak i od dotychczasowych przeżyć, z których część ma charakter obciążający (choroby, używki itp.), a część ma znaczenie protekcyjne (m.in aktywność fizyczna i satysfakcjonujące życie towarzyskie). Im wyższa podatność danej osoby, tym mniejszy stres jest potrzebny do przełamania mechanizmów adaptacyjnych i uruchomienia łańcucha patogenetycznego.
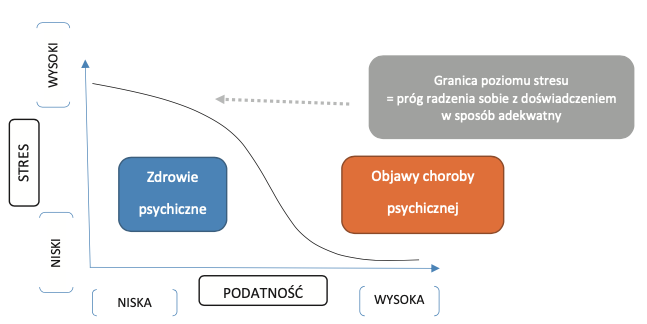
Ryc. 2. Model podatności na stres (Zubin i Spring, 1977)
ZDROWIE JAKO CAŁOŚĆ
Z przedstawionego modelu wynika, że psychika nie jest oderwana od stanu biologicznego (somatycznego), więc oddziaływania somatyczne – w tym fizjoterapeutyczne – mogą modyfikować stan psychiczny. Co więcej, zależność ta jest dwukierunkowa – stan psychiczny wpływa na zdrowie somatyczne, w tym na szybkość i jakość zdrowienia oraz skuteczność rehabilitacji, dlatego jego regularna ocena pozwala na adekwatne zaplanowanie działań terapeutycznych w holistycznym ujęciu. Bez uwzględnienia ważnego elementu, jakim jest stan psychiczny, niemożliwy jest pełen powrót do zdrowia.
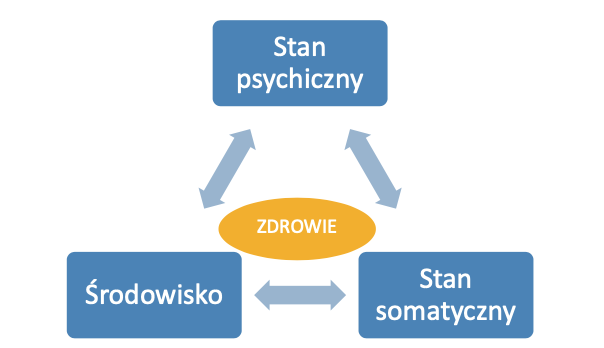
Ryc. 3. Zdrowie jako całość. Wielokierunkowa zależność etiologiczna
NORMA W PSYCHIATRII I PSYCHOLOGII
Analogicznie do zdrowia somatycznego sam brak zaburzenia psychicznego nie jest równoznaczny ze zdrowiem psychicznym. Wychodząc z tego założenia, stworzono szereg definicji zdrowia psychicznego. Jedną z najpełniejszych jest określenie zdrowia psychicznego jako dynamicznego stanu wewnętrznej równo- wagi, umożliwiającej osobie wykorzystywanie jej umiejętności w harmonii z uniwersalnymi wartościami społecznymi.
Podstawowe umiejętności poznawcze i społeczne; zdolność rozpoznawania, wyrażania i modulowania własnych emocji, a także współczucia dla innych; elastyczność i zdolność radzenia sobie z niekorzystnymi zdarzeniami w życiu i pełnienia funkcji w rolach społecznych; a także harmonijny związek między ciałem i umysłem to istotne składniki zdrowia psychicznego, które przyczyniają się w różnym stopniu do stanu równowagi wewnętrznej.
W tym kontekście norma psychiczna nie jest jednoznacznym pojęciem. Może być rozpatrywana w ujęciu teoretycznym, statystycznym czy kulturowym, a żadne konkretne zachowanie uznawane za normę w danej społeczności nie może być traktowane jako jedyny wzorcowy model funkcjonowania. Zaburzenie psychiczne wymaga leczenia, dopiero gdy wywołuje cierpienie jednostki lub otocze- nia, jest powodem trudności w przystosowaniu lub zaburza jej codzienne funkcjonowanie.
PODZIAŁ ZABURZEŃ I CHORÓB PSYCHICZNYCH WEDŁUG ICD-10
Obecnie obowiązującą jest Międzynarodowa Klasyfikacja Chorób i Problemów Zdrowotnych ICD-10 (International Statistical Classification of Diseases and Related Health Problems).
| Klasyfikacja | Opis |
| F0 | Zaburzenia psychiczne organiczne, włącznie z zespołami objawowymi |
| F1 | Zaburzenia psychiczne i zaburzenia zachowania spowodowane używaniem substancji psychoaktywnych |
| F2 | Schizofrenia, zaburzenia typu schizofrenii (schizotypowe) i urojeniowe |
| F3 | Zaburzenia nastroju (afektywne) |
| F4 | Zaburzenia nerwicowe, związane ze stresem i pod postacią somatyczną |
| F5 | Zespoły behawioralne związane z zaburzeniami fizjologicznymi i czynnikami fizycznymi |
| F6 | Zaburzenia osobowości i zachowania dorosłych |
| F7 | Upośledzenie umysłowe |
| F8 | Zaburzenia rozwoju psychicznego (psychologicznego) |
| F9 | Zaburzenia zachowania i emocji rozpoczynające się zwykle w dzieciństwie i wieku młodzieńczym |
KONTAKT Z PACJENTEM Z ZABURZENIAMI PSYCHICZNYMI
Zaburzenia psychiczne mają szerokie spektrum objawów, zdecydowanie wykraczających poza powszechną intuicję. Obejmują one nie tylko sferę emocji czy myślenia, ale też fizyczne osłabienie, wahania łaknienia czy zaburzenia snu.
Badanie psychiatryczne może stanowić pewną trudność dla fizjoterapeuty, ponieważ język psychopatologii jest specyficzny, a powszechna stygmatyzacja zaburzeń psychicznych skłania pacjentów do ukrywania objawów. Mimo to należy pamiętać, że prawidłowe przeprowadzenie wywiadu przed przystąpieniem do planowania procesu terapeutycznego musi obejmować orientacyjne badanie psychiatryczne.
ZASADY KONTAKTU Z PACJENTEM
- Do przeprowadzenia badania konieczna jest podstawowa wiedza z zakresu psychopatologii oraz leczenia zaburzeń psychicznych, w szczególności ewentualnych interakcji.
- Należy zadbać o miejsce badania pacjenta; zapewnić intymność i poczucie bezpieczeństwa, minimalizować lęk.
- Przed rozpoczęciem badania należy się przedstawić, zapytać o zgodę na badanie i wytłumaczyć, dlaczego zadawane pytania są istotne.
- Należy posługiwać się prostym i klarownym językiem, bez medycznego żargonu, w sposób spokojny i nienacechowany emocjonalnie.
- Należy unikać aluzji i niedopowiedzeń, ponieważ może to utrudnić komunikację.
- Nie należy poddawać w wątpliwość relacji pacjenta, zwracając równocześnie uwagę na komunikację niewerbalną. Część zaburzeń może powodować spłycenie lub niedostosowanie emocjonalne, więc badający może mieć poczucie dysonansu pomiędzy skargami pacjenta a własnymi obserwacjami.
- Każdy człowiek ma inną tolerancję na stres. Nie należy jej oceniać ani kwestionować przeżyć pacjenta.
OCENA STANU PSYCHICZNEGO
Na elementy stanu psychicznego, wymagające podstawowej oceny ze strony każdego pracownika ochrony zdrowia, w tym fizjoterapeuty, składają się nastę- pujące elementy:
- Orientacja autopsychiczna (co do własnej osoby) i allopsychiczna (co do miejsca, czasu i sytuacji).
- Napęd psychoruchowy, czyli miara motywacji i aktywności pacjenta (obniżony lub wzmożony). Przy ocenie napędu trzeba pamiętać, że jest to cecha bardzo zmienna, więc badający nie może uważać siebie za normę – normą dla pacjenta jest jego stan sprzed choroby.
- Nastrój (obojętny, obniżony, podwyższony, drażliwy, chwiejny).
- Modulacja i ekspresja emocji (dostosowana lub niedostosowana do sytuacji i wypowiadanych treści).
- Napięcie emocjonalne i lęk.
- Uwaga i pamięć (zmniejszenie trwałości uwagi, zaburzenia pamięci świeżej lub dawnej).
- Myślenie (szybkość, precyzja, zaburzenia wnioskowania, obecność dziwnych, nieprawidłowych przekonań).
- Spostrzeganie (złudzenia – czyli spostrzeżenia zniekształcone, omamy – czyli spostrzeżenia przedmiotów).
- Poziom zrozumienia własnego stanu zdrowia oraz ewentualna obecność myśli samobójczych.
W razie potrzeby warto pogłębić wywiad o wcześniejszą historię leczenia psy- chiatrycznego oraz odwykowego oraz o tzw. wywiad obiektywny, czyli pocho- dzący od otoczenia pacjenta.
WAŻNE
Z punktu widzenia fizjoterapeuty największe znaczenie mają te elementy stanu psychicznego, które rzutują na bezpieczeństwo chorego i współpracę w czasie rehabilitacji, a więc sprawność funkcji poznawczych, nastrój, napęd i poziom napięcia.
- Sprawność funkcji poznawczych decyduje o możliwości zrozumienia i zapamiętania przekazywanych zaleceń. W przypadku wątpliwości – co zdarza się często u osób starszych – należy upewnić się, czy pacjent po kilku minutach od przekazania zaleceń jest w stanie je powtórzyć lub opisać. Można poprosić chorego np. o wykonanie zadania opisanego przed kilkoma minutami.
WAŻNE – powtórzenie zalecenia bezpośrednio po jego przekazaniu nie świad- czy o jego zapamiętaniu ani zrozumieniu. - Nastrój i napęd. Obniżony nastrój może być powodem rezygnacji z postępo- wania, „bo i tak nie warto”, wyraźnie obniżony napęd może utrudnić choremu wykonanie zalecenia. Zawsze należy upewnić się, czy przekazywane zalecenia nie są dla chorego zbyt trudne.
- Lęk może być przyczyną obaw przed zabiegami lub ćwiczeniami, a nadmierne napięcie emocjonalne (i powiązane z nim napięcie mięśniowe) mogą rzutować na zakres ruchomości (np. kręgosłupa).
NARZĘDZIA PSYCHOMETRYCZNE
Ułatwieniem badania psychiatrycznego mogą być standaryzowane narzędzia do oceny stanu psychicznego. Mogą one mieć charakter ogólny, jak:
- Kwestionariusz zdrowia pacjenta-9 (Patient Health Questionnaire-9, PHQ-9)
- Wskaźnik Dobrego Samopoczucia (WHO-5) lub dotyczyć konkretnych zaburzeń, np.:
- Kliniczna skala służąca do badania zaburzeń w funkcjonowaniu poznawczym pacjenta MMSE (Mini-Mental State Examination) – przy podejrzeniu otępienia
- Szpitalna Skala Lęku i Depresji HADS (Hospital Anxiety and Depression Scale) – do diagnostyki lęku i depresji
KWESTIONARIUSZ ZDROWIA PACJENTA-9 (PHQ-9)
Jak często w ciągu ostatnich 2 tygodni dokuczały Panu/Pani następujące problemy?
- Niewielkie zainteresowanie lub odczuwanie przyjemności z wykonywania czynności
- wcale nie dokuczały (0 pkt)
- kilka dni (1 pkt)
- więcej niż połowę dni (2 pkt)
- niemal codziennie (3 pkt)
- Uczucie smutku, przygnębienia lub beznadziejności
- wcale nie dokuczały (0 pkt)
- kilka dni (1 pkt)
- więcej niż połowę dni (2 pkt)
- niemal codziennie (3 pkt)
- Kłopoty z zaśnięciem lub przerywany sen albo zbyt długi sen
- wcale nie dokuczały (0 pkt)
- kilka dni (1 pkt)
- więcej niż połowę dni (2 pkt)
- niemal codziennie (3 pkt)
- Uczucie zmęczenia lub brak energii
- wcale nie dokuczały (0 pkt)
- kilka dni (1 pkt)
- więcej niż połowę dni (2 pkt)
- niemal codziennie (3 pkt)
- Brak apetytu lub przejadanie się
- wcale nie dokuczały (0 pkt)
- kilka dni (1 pkt)
- więcej niż połowę dni (2 pkt)
- niemal codziennie (3 pkt)
- Poczucie niezadowolenia z siebie lub uczucie, że jest się do niczego albo że zawiódł/zawiodła Pan/Pani siebie lub rodzinę
- wcale nie dokuczały (0 pkt)
- kilka dni (1 pkt)
- więcej niż połowę dni (2 pkt)
- niemal codziennie (3 pkt)
- Problemy ze skupieniem się na przykład przy czytaniu gazety lub oglądaniu telewizji
- wcale nie dokuczały (0 pkt)
- kilka dni (1 pkt)
- więcej niż połowę dni (2 pkt)
- niemal codziennie (3 pkt)
- Poruszanie się lub mówienie tak wolno, że inni mogliby to zauważyć? Albo wręcz przeciwnie − niemożność usiedzenia w miejscu
lub podenerwowanie powodujące ruchliwość znacznie większą niż̇ zwykle- wcale nie dokuczały (0 pkt)
- kilka dni (1 pkt)
- więcej niż połowę dni (2 pkt)
- niemal codziennie (3 pkt)
- Myśli, że lepiej byłoby umrzeć albo chęć zrobienia sobie jakiejś krzywdy
- wcale nie dokuczały (0 pkt)
- kilka dni (1 pkt)
- więcej niż połowę dni (2 pkt)
- niemal codziennie (3 pkt)
INTERPRETACJA
0-4 – brak depresji;
5-9 – depresja o łagodnym nasileniu;
10-14 – depresja o umiarkowanym nasileniu;
15-19 – depresja o umiarkowanie ciężkim nasileniu;
20-27 – depresja o głębokim nasileniu
Kwestionariusz jest narzędziem pomocniczym, nie zastępuje badania lekarskiego. Należy go traktować jako wskazówkę.
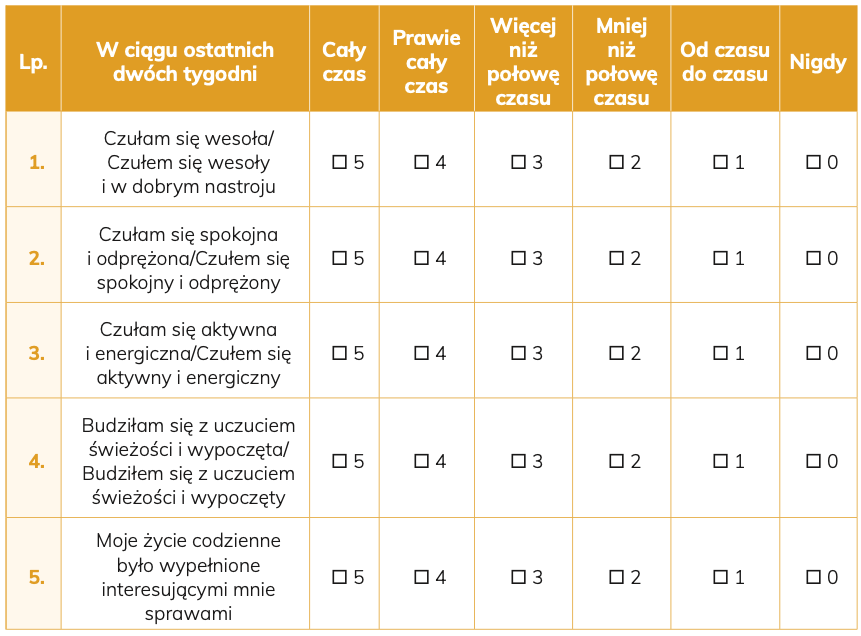
WSKAŹNIKI DOBREGO SAMOPOCZUCIA (WHO-5)
Proszę wybrać odpowiedź na każde z pięciu stwierdzeń, która najlepiej określa Pani/Pana samopoczucie w ciągu ostatnich dwóch tygodni.
Proszę o zwrócenie uwagi, że wyższe cyfry oznaczają lepsze samopoczucie.
Przykład: Jeśli czuła się Pani wesoła/jeśli czuł się Pan wesoły i w dobrym nastroju przez więcej niż połowę czasu w ciągu ostatnich dwóch tygodni, proszę zaznaczyć kwadrat z numerem 3.
OBLICZANIE WYNIKU
Wynik surowy uzyskuje się poprzez zsumowanie wyników odpowiedzi na pięć pytań. Wynik surowy mieści się w przedziale od 0 do 25, przy czym 0 oznacza najgorszą z możliwych jakość życia, a 25 oznacza najlepszą z możliwych jakość życia.
INTERPRETACJA
Zaleca się przeprowadzenie testu Major Depression (ICD-10) Inventory lub innego testu na obecność depresji, jeśli wynik surowy wynosi poniżej 13 lub jeśli pacjent wybrał odpowiedź na któreś z pięciu pytań dającą 0 czy 1 punkt. Wynik poniżej 13 wskazuje na złe samopoczucie i stanowi wskazanie do przeprowadzenia badania w kierunku depresji zgodnie z klasyfikacją ICD-10.
USPRAWNIANIE CHORYCH Z ZABURZENIAMI PSYCHICZNYMI
Usprawnianie chorych z zaburzeniami psychicznymi odbywa się w ramach:
- Rehabilitacji psychiatrycznej, która jako złożony proces działań medycznych, psychologicznych, społecznych i wychowawczych ma na celu zwiększenie możliwości samodzielnego funkcjonowania oraz integrację społeczną osób z zaburzeniami psychicznymi. Tutaj fizjoterapeuci najczęściej są w pełni świadomi rozpoznania oraz leczenia farmakologicznego danego pacjenta, mając wgląd w dokumentację medyczną oraz będąc częścią zespołu terapeutycznego.
- Wczesna rehabilitacja psychiatryczna, w tym działania fizjoterapeutyczne, ma na celu utrzymanie dotychczasowej aktywności pacjenta we wszystkich sferach życia, zmniejszenie odczuwanych objawów choroby podstawowej oraz zapobieganie ewentualnym negatywnym działaniom niepożądanym stosowanego leczenia farmakologicznego.
- Późna rehabilitacja psychiatryczna dotyczy przede wszystkim osób z przewlekłymi zaburzeniami psychicznymi, przewlekle hospitalizowanych, gdzie na pierwszy plan wysuwa się pobudzanie do celowej aktywności, utrzyma- nie na jak najwyższym poziomie funkcji poznawczych, zdolności do samo- obsługi, dbałości o higienę, opanowywanie objawów choroby trudnych do akceptacji przez społeczność.
- Działań fizjoterapeutycznych dotyczących chorób somatycznych współwystępujących z zaburzeniami psychicznymi. W tym przypadku bez dobrze przeprowadzonego wywiadu, regularnej oceny stanu psychicznego oraz podstawowej znajomości farmakologii ostateczny efekt terapeutyczny może nie zostać osiągnięty z powodu pominięcia aspektu zdrowia psychicznego.
Piśmiennictwo:
https://rehabilitacja.elamed.pl/pliki-do-pobrania
Opracowanie:
Anna Szczegielniak, Robert Pudlo









