Fizjoterapia po złamaniu bliższej nasady kości udowej strefy krętarzowej
Złamania bliższej nasady kości udowej strefy krętarzowej stanowią 30% wszystkich uszkodzeń narządu ruchu u osób powyżej 60. roku życia, a aż 80% złamań tego typu dotyczy pacjentów powyżej 70. roku życia. Przez wiele lat złamania krętarzowe były nazywane „ostatnim złamaniem w życiu” ze względu na bardzo złe rokowania i wysoki wskaźnik śmiertelności. Niniejsze opracowanie ma na celu zaprezentowanie przykładowego programu postępowania rehabilitacyjnego u pacjentów leczonych chirurgicznie.
Złamania bliższej nasady kości udowej strefy krętarzowej (fot. 1) stanowią 30% wszystkich uszkodzeń narządu ruchu u osób w wieku powyżej 60 lat, a aż 80% złamań tego typu dotyczy pacjentów powyżej 70. roku życia (1).
Dlatego na ogół są nazywane złamaniami wieku podeszłego. Znacznie częściej ulegają im kobiety. Blisko 90% złamań bliższej nasady kości udowej jest wynikiem zadziałania niskoenergetycznego urazu, np. upadek z wysokości własnej na okolicę krętarza większego. Siła uszkadzająca w takim przypadku działa wzdłuż osi długiej kości udowej lub przez krętarz większy (2). Złamania te stanowią jedno z kryteriów rozpoznania osteoporozy u kobiet w okresie pomenopauzalnym i u mężczyzn powyżej 50. roku życia. W 50% przypadków złamania bliższej nasady kości udowej zostaje zdiagnozowana osteoporoza (3-5). Kluczowymi czynnikami ryzyka, za wyjątkiem zmniejszonej gęstości mineralnej kości, są: zmiany utkania tkanki gąbczastej, nieprawidłowości wzorca chodu, zmniejszona siła mięśniowa, zaburzenia balansu mięśniowego, zaburzenia równowagi, zaburzenia widzenia, osłabienie sprawności reakcji obronnych.
Złamania bliższej nasady kości udowej strefy krętarzowej możemy podzielić:
- ze względu na umiejscowienie szczeliny złamania na: międzykrętarzowe, przezkrętarzowe i podkrętarzowe;
- ze względu na stopień trudności w nastawieniu odłamów kostnych z wykorzystaniem:
- klasyfikacji Evansa 5 typów złamań (I − złamanie nieprzemieszczone, II − złamanie przemieszczone, stabilne po nastawieniu, III – przemieszczone, niestabilne po nastawieniu, IV – wieloodłamowe, V – skośne, odwrócone);
- klasyfikacji Boyda i Griffina zmodyfikowanej przez Kyle’a i Gustilo, która wyróżnia 4 typy złamań – 2 stabilne i 2 niestabilne;
- klasyfikacji złamań krętarzowych AO/OTA (okolica krętarzowa 31A):
- A1 stabilne złamanie przezkrętarzowe (proste, dwufragmentowe złamanie);
- A2 niestabilne złamanie przezkrętarzowe z rozkawałkowaniem przyśrodkowej warstwy korowej obejmującym masyw krętarza mniejszego. Brak uszkodzenia ściany bocznej (złamanie A2 zaliczane jest do złamań stabilnych);
- A3 niestabilne złamania międzykrętarzowe (niestabilność tylno-boczna, uszkodzenie bocznej warstwy korowej).
Każdą z grup A1, A2, A3 dzieli się na 3 podgrupy zależnie od stopnia zaawansowania uszkodzenia, np.: 31 A2.2 (6).
Do typowych objawów złamania krętarzowego zaliczamy: ułożenie kończyny dolnej w rotacji zewnętrznej, przy przywiedzeniu mogą wystąpić: skrócenie kończyny, ból nasilający się przy próbie wykonania ruchów w stawie biodrowym, obrzęk w okolicy krętarzowej.
W celu diagnostycznym wykonuje się zdjęcie RTG, na podstawie którego operator ocenia szparę przełomu, wielkość przemieszczenia odłamów oraz wybiera sposób leczenia.
W przypadku jakichkolwiek niejasności wynikających z radiogramu dodatkowo wykonuje się badanie rezonansem magnetycznym.
Przez wiele lat złamania krętarzowe były nazywane „ostatnim złamaniem w życiu” ze względu na bardzo złe rokowania i wysoki wskaźnik śmiertelności. Rozwój medycyny i takich jej gałęzi jak: interna, anestezjologia i intensywna terapia oraz udoskonalenie technik operacyjnych i znacznie łatwiejszy dostęp do specjalistycznego sprzętu, umożliwiają w dzisiejszych czasach skuteczne leczenie złamań krętarzowych zakończone powrotem pacjenta do sprawności ruchowej sprzed urazu. Złamania bliższego końca kości udowej strefy krętarzowej wymagają leczenia chirurgicznego. Wyjątek stanowią pacjenci, którzy odmówili poddania się zabiegowi oraz ci, u których występują bezwzględne przeciwwskazania do jego przeprowadzenia:
- świeży zawał;
- koagulopatia;
- ostra niewydolność krążenia;
- ostra, ciężka infekcja w klatce piersiowej;
- niekontrolowane, ciężkie nadciśnienie tętnicze.
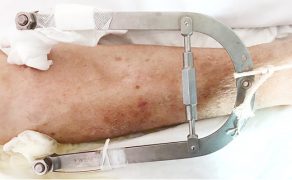
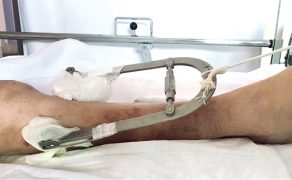
Zabieg operacyjny powinien zostać przeprowadzony do 12 godzin od wystąpienia incydentu (złamania). Natomiast przyjmuje się jako pilne wykonanie zabiegu w ciągu 48 godzin od momentu przyjęcia pacjenta do szpitala (7). Jeżeli czas oczekiwania na zabieg wydłuża się, złamaną kończynę unieruchamia się, umieszczając ją na wyciągu szkieletowym zakładanym za guzowatość piszczeli (fot. 2a i 2b). Ma on przeciwdziałać powstaniu skurczu mięśni krótkich stawu biodrowego, co utrudniłoby przebieg operacji. Sam zabieg chirurgiczny polega na repozycji odłamów złamania oraz stabilnym ich zespoleniu z wykorzystaniem gwoździ śródszpikowych Gamma, śrubopłytkami ześlizgowymi DHS (8) (fot. 3).
Galeria
Mogą zainteresować Cię również
Wywiady
„Empatia i doświadczenie – fundament pracy fizjoterapeuty sportowego”. Rozmowa z Wojciechem Hermanem
Wojciech Herman to członek sztabu medycznego Reprezentacji Polski w piłce nożnej i GKS Katowice. Podkreśla, że w pracy z zawodnikami nie ma uniwersalnych rozwiązań. Po blisko osiemnastu latach pracy z piłkarzami zauważa, że mimo rozwoju metod i narzędzi najważniejsze pozostają ręce tera...