Możliwości oraz zasady postępowania fizjoterapeutycznego u osób z chorobą Parkinsona – cz. 1
Objawy choroby Parkinsona
Chorobę Parkinsona dzieli się ze względu na dominujące objawy. Występuje postać PD z dominującym drżeniem (ang. tremor domination, TD) oraz PD ze sztywnością i zaburzeniami postawy i chodu (ang. postural instability and gait difficulty, PIGD), druga z postaci ma gorsze rokowanie (1, 3, 6).
Główne objawy choroby Parkinsona
Do najważniejszych objawów choroby należą: spowolnienie ruchowe, drżenie spoczynkowe, sztywność oraz niestabilność postawy (1, 2, 5, 10). Spowolnienie ruchowe ma głównie postać bradykinezji (ang. bradykinesia), powoduje to trudności w planowaniu i wykonywaniu ruchów (zarówno w obszarze małej, jak i dużej motoryki), zwłaszcza automatycznych, ze względu na zaburzenie wydzielania dopaminy. Charakterystyczne jest opóźnienie inicjacji ruchu i ruchów spontanicznych (akinezja) oraz ograniczenie amplitudy i szybkości ruchu (hipokinezja) (2). Drżenie (ang. tremor) ma charakter drżenia spoczynkowego, o częstotliwości 4-6 Hz. Jest ono skutkiem naprzemiennych skurczów agonistów i antagonistów, występuje u 70% chorych (5). Rozpoczyna się jednostronnie, dotyczy głównie części dystalnych kończyn górnych (objaw tzw. „liczenia pieniędzy” lub „kręcenia pigułek” ang. „pill-rolling”), może także występować w obrębie żuchwy, ust i języka. W bardziej zaawansowanej postaci choroby, drżenie może być także pozycyjne oraz kinetyczne (1, 5, 7). Sztywność (ang. ridigity), czyli plastyczne, woskowate wzmożone napięcie mięśniowe, dotyczy zarówno mięśni osiowych (sztywność osiowa), jak dystalnych i proksymalnych. Zwykle najbardziej napięte są mięśnie przedramion oraz karku (tzw. objaw „rzekomej poduszki”, ang. psychic cushion). Sztywność podczas badania objawia się zwiększonym oporem przy biernym rozciąganiu, jest niezależna od tempa ruchu. Może mieć charakter jednostajnego, stałego oporu, tzw. rury ołowianej (ang. lead pipe) lub skaczącego napięcia, tzw. koło zębate (ang. cogwheel) (1, 2, 5).
Zaburzenia postawy oraz chodu u osób z chorobą Parkinsona
Powyższe czynniki powodują wystąpienie charakterystycznych u osób z PD zmian w postawie i chodzie, czego konsekwencją są także zaburzenia równowagi i zagrożenie upadkami. Wpływają one znacznie na sprawność pacjenta i codzienne funkcjonowanie (5).
Osoba z PD ma postawę zgięciową, z pogłębioną kifozą piersiową oraz zniesioną lordozą szyjną i stromym ustawieniem odcinka szyjnego, kończyny górne ustawione są zgięciowo, barki w protrakcji, kończyny dolne także w zgięciu, z tendencją do supinacji stóp i zgięciowego ustawienia paluchów (5). Bradykinezja i hipokinezja powodują objaw apraksji osiowej, który nasila się szczególnie przy zmianach pozycji lub w chodzie, pacjent wszystko wykonuje en-block, bez selektywnych ruchów głowy i obręczy barkowej/biodrowej. Obserwuje się objaw pulsji, który polega na nagłej utracie stabilności ciała przy próbie wytrącenia z równowagi, jest za to odpowiedzialna nieprawidłowa (jednoczasowa, a nie selektywna) aktywacja mięśni podczas utraty równowagi (5, 7). U pacjenta występują także zaburzenia praksji przestrzennej, które manifestują się najczęściej poprzez zjawisko progu i tunelu. Sytuacje np. wejścia do dużego pokoju lub przejścia przez drzwi stają się przeszkodą, którą trudno pokonać, powodując nasilenie objawów (5).
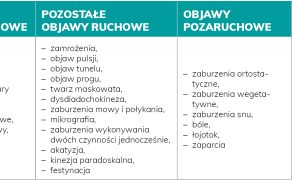
Charakterystyczne w PD zaburzenia chodu dzieli się na stałe – obejmują typowe zaburzenia chodu, oraz epizodyczne – dotyczą zamrożeń i upadków (3, 6). Chód w PD nazywany jest chodem parkinsonowskim lub szurającym. Chory porusza się zwykle wolnym tempem, na zwężonej podstawie, wraz z progresją choroby skraca się długość oraz wysokość kroku, czas podwójnego podporu jest wydłużony w stosunku do fazy wymachu. Brak jest także balansowania kończynami górnymi (zaburzona kontrrotacja obręczy barkowej w stosunku do biodrowej). Dodatkowo zakłócony zostaje rytm ruchów, nazywany zjawiskiem niekontrolowanego przyspieszenia – festynacji (ang. festination), co może następnie przejść w niekontrolowane zatrzymanie ruchu (2, 5, 6, 10).
Pośród zaburzeń chodu epizodycznych najczęstsze są zastygnięcia – zamrożenia (ang. freezing of gait, FOG). Objaw ten jest definiowany jako krótki, epizodyczny brak lub znaczne ograniczenie chodu mimo zamiaru chodzenia (11). Freezing zazwyczaj nie ma formy całkowitej akinezji, lecz częściej postać dreptania w miejscu (ang. festinating gait, FSG) lub trudności z rozpoczęciem ruchu, np. pod postacią: zawahania przy starcie (ang. start hesitation), zawahania przy obrotach (ang. turning hesitation), zamrożeń przy wąskim przejściu (ang. destitation hesitation), nazywane też objawem tunelu, lub na otwartej przestrzeni (ang. open space hesitation). Pacjent często opisuje, że ma poczucie, jakby nogi były „przyklejone”, chce iść, ale nie może, jego wewnętrzny rytm chodu jest zaburzony. Incydenty FOG trwają zwykle krócej niż 10 s, w bardziej zaawansowanych fazach po kilka minut lub dłużej (3, 5, 6). Ze względu na swój napadowy i nieprzewidywalny charakter zamrożenie może łatwo powodować upadki i zwiększać ryzyko złamań, co dodatkowo pogłębia niepełnosprawność i pogarsza rokowanie (11).
Mogą zainteresować Cię również
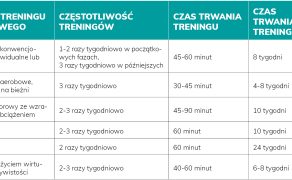
POSTĘPOWANIA
w rehabilitacji