Możliwości oraz zasady postępowania fizjoterapeutycznego u osób z chorobą Parkinsona – cz. 1
W fizjoterapii osób z PD stosowane są dwie podstawowe grupy ćwiczeń:
- Trening ogólny, niespecyficzny, kondycyjno-wzmacniający, oparty jest na niepełnosprawności (ang. disability-based approach). Podnosi on sprawność ogólną pacjentów, stosowany jest częściej w początkowych fazach choroby.
- Trening specyficzny nakierowany jest natomiast na konkretne objawy choroby (ang. impairment-based approach). Zależnie od potrzeb i możliwości program terapii jest zwykle kombinacją obu grup ćwiczeń (2, 5, 12).
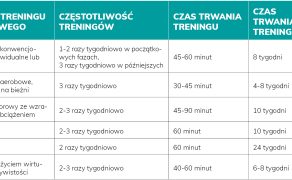
W 2020 r. przeprowadzono metaanalizę badań dotyczących zastosowania różnych form terapii u pacjentów z PD, łącznie uwzględniono 191 artykułów z 7998 uczestnikami. Analiza ta stanowi aktualizację europejskich wytycznych fizjoterapii w chorobie Parkinsona z 2014 r. Badanie dostarcza kompleksowego przeglądu dowodów na skuteczność różnych interwencji fizjoterapeutycznych w leczeniu PD, umożliwiając terapeutom i pacjentom podjęcie opartej na dowodach decyzji dotyczącej określonych metod leczenia. Oceniane interwencje obejmowały albo określony rodzaj ćwiczeń, albo kombinację różnych elementów ćwiczeń. Terapie trwały od 4 do 12 tygodni (niektóre od 6 miesięcy do 2 lat), odbywały się średnio 3-4 razy w tygodniu, każda sesja około trwała 45-60 minut. Wyniki przeprowadzonej analizy wskazują, że różne metody usprawniania przynoszą efekt, potrzebne są jednak dalsze prace naukowe, porównujące bezpośrednio ich skuteczność i trwałość (13).
Na każdym etapie usprawniania terapia powinna być atrakcyjna i motywująca dla pacjenta. Dlatego bardzo istotne są edukacja oraz zaangażowanie chorego i rodziny w cały proces rehabilitacji. Pacjent powinien aktywnie uczestniczyć w procesie ustalania celów krótko- i długoterminowych, a po zakończeniu terapii w miarę możliwości samodzielnie kontynuować wykonywanie ćwiczeń w domu. Po intensywnej rehabilitacji stacjonarnej efekty zanikają po 6-12 tygodniach, konieczna jest więc stała terapia ruchowa. W zaawansowanych fazach choroby oraz przy współistniejących zaburzeniach poznawczych będzie to znacznie utrudnione, rola bliskich jest wtedy jeszcze istotniejsza (2, 3).
Ćwiczenia najlepiej przeprowadzać w fazie „on”, w szczycie dawki działania leku. W przypadku przedłużających się faz „off” oraz występowania fluktuacji ruchowych należy też uczyć pacjenta strategii postępowania w okresach gorszego samopoczucia. Planując program usprawniania dla danej osoby, należy brać pod uwagę: wszystkie schorzenia towarzyszące, fazę choroby i stan pacjenta, jego preferencje, aktywność i sprawność sprzed zachorowania, kondycję psychiczną, zmęczenie, dolegliwości bólowe. Terapia może być prowadzona w zamkniętych pomieszczeniach (sala gimnastyczna, ambulatorium, oddział szpitalny, sanatorium), na świeżym powietrzu, a także w domu pacjenta; wskazane jest, aby treningi jak najczęściej się odbywały w otoczeniu, w którym pacjent przebywa przez większość czasu (3, 6). Warto również pacjentowi oraz jego rodzinie wskazać możliwości wsparcia w stowarzyszeniach lub fundacjach zrzeszających osoby z chorobą Parkinsona (3).
Mogą zainteresować Cię również
POSTĘPOWANIA
w rehabilitacji