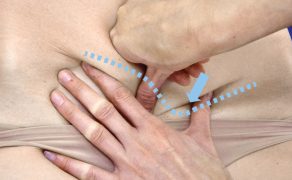
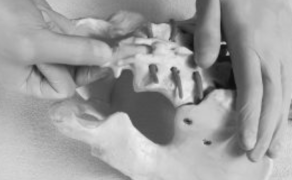
Wsparcie fizjoterapeutyczne pacjentów w trakcie leczenia niepłodności
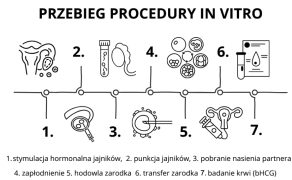
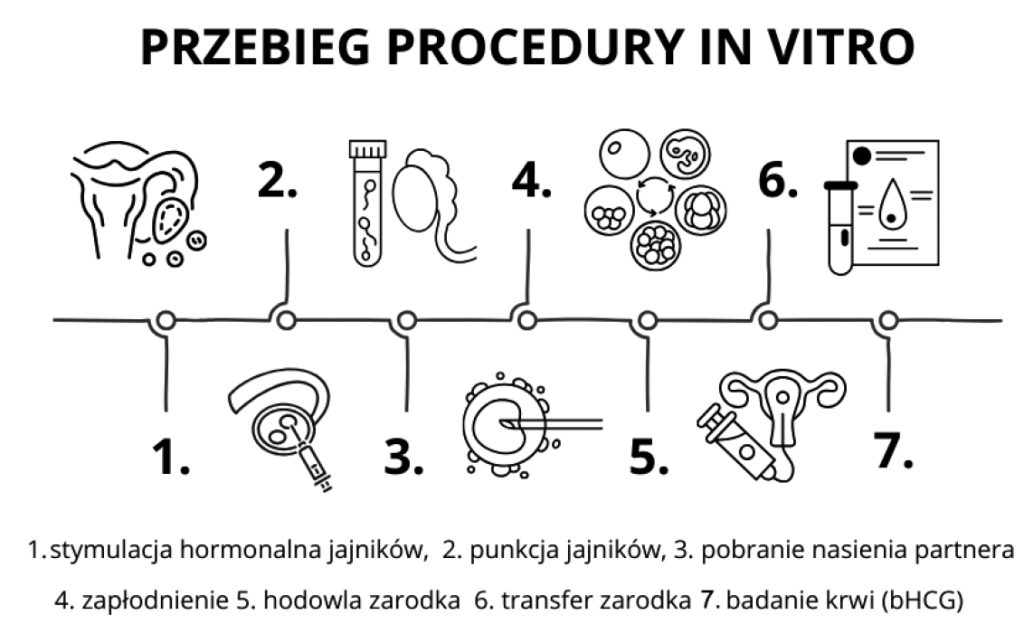
W trakcie wykonywania procedur in vitro można skorzystać z wielu dodatkowych interwencji medycznych takich jak: assisted hatching (wspomagane wylęganie), polegające na delikatnym nacięciu osłonki zarodka, aby ułatwić jego zagnieżdżenie się w endometrium, czy przeprowadzenie badania receptywności endometrium, które pomaga dobrać optymalny dzień podania zarodka do jamy macicy. Ponadto zastosowanie innych metod pozwalających zwiększyć szansę na implantację zarodka w procedurze in vitro takich jak: skaryfikacja (ang. scratching) endometrium – zabieg kontrolowanego uszkodzenia błony śluzowej wyścielającej jamę macicy, a także użycie preparatów typu EmbryoGlue (płyn, w którym umieszcza się zarodki przed ich przeniesieniem do macicy). Jest to podłoże, które wspomaga implantację zarodka i zwiększa szansę na ciążę. Transferować można zarodek tzw. „świeży” lub zarodek po kriokonserwacji (FET) – wcześniej zamrożony, przenoszony do macicy w odpowiednim momencie cyklu po uprzednim rozmrożeniu. Jeśli po tych procedurach nie można uzyskać ciąży, komórki jajowe są bardzo złej jakości lub nie ma żywych plemników w nasieniu, pacjentom proponuje się dawstwo w zakresie komórki jajowej, nasienia lub gotowego zarodka.
Zarówno w trakcie leczenia z wykorzystaniem metod naturalnych, jak i metod wspomaganego rozrodu konieczne może okazać się zastosowanie leczenia zabiegowego/operacyjnego, np. udrażnianie jajowodów, laparoskopowa operacja endometriozy, histeroskopowe usunięcie zrostów, polipów czy mięśniaków macicy, a także współpraca z innymi specjalistami. Są to przede wszystkim lekarze innych dziedzin medycyny: endokrynolog, genetyk, immunolog, diabetolog, jak również wsparcie pozostałych specjalistów: psycholog, dietetyk oraz fizjoterapeuta, położna czy embriolog.
Aspekt psychologiczny
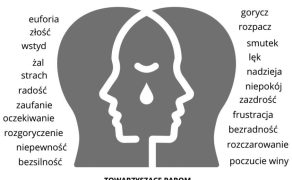
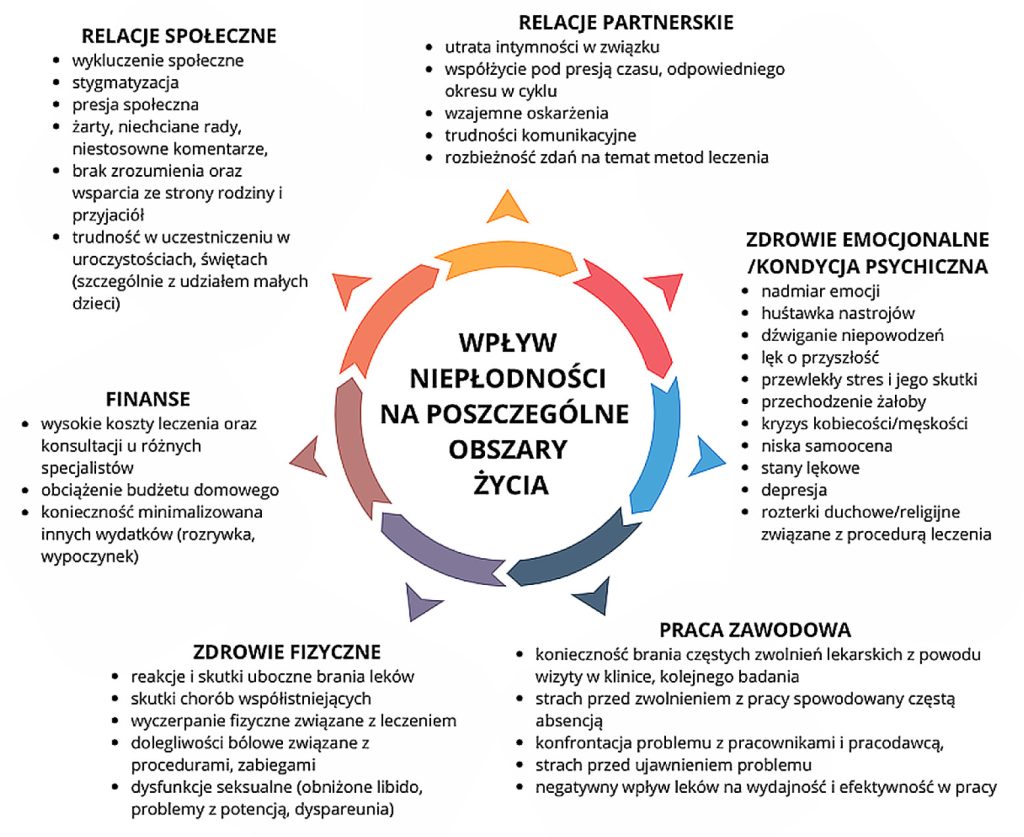
Warto, aby fizjoterapeuta decydujący się pracować z pacjentami doświadczającymi niepłodności, zapoznał się z podstawami psychologii okołoporodowej. Współpraca z parą doświadczającą niepłodności może być wyzwaniem dla fizjoterapeuty. Diagnoza niepłodności, długotrwałe leczenie, wpisane często w proces starań o poczęcie, a także niepowodzenia są źródłem ogromnego stresu. Związek i wpływ stresu na niepłodność jest od lat przedmiotem wielu badań naukowych. Oceniono, że stres, jaki wywołuje niepłodność, jest porównywalny z tym, jaki odczuwamy, otrzymując diagnozę choroby nowotworowej czy informację o śmierci kogoś bliskiego. Stres jest z jednej strony czynnikiem obniżającym płodność, niepłodność natomiast dodatkowym stresorem, który ją jeszcze bardziej obniża (14). Powstaje mechanizm błędnego koła. Niepłodność zwykle jest źródłem ogromnego cierpienia emocjonalnego pacjentek, jak również ich partnerów. Jest doświadczeniem, które odbiera poczucie kontroli nad własnym życiem i ciałem. Stanowi jedną z trudności życiowych, które mają charakter kryzysu (15). Intensywność i ilość doświadczanych emocji może zmieniać się na różnych etapach diagnozy i leczenia. Najczęstsze z nich to: smutek, żal, złość (z powodu braku możliwości realizacji swoich wyobrażeń na temat przyszłości i rodzicielstwa), poczucie straty (swoich marzeń, planów, miesięcy czy lat poświęconych na leczenie, siebie jako osoby zdrowej, zdolnej do prokreacji), poczucie winy i wstydu (z uwagi na wartość społeczną posiadania dzieci, bycia rodzicem) (ryc. 2).
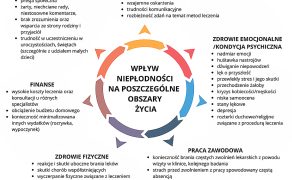
Doświadczenie niepłodności i trudności emocjonalne par mogą prowadzić do obniżonego nastroju, niepokoju, stanów lękowych, a nawet depresji. Przewlekły stres związany z nieskutecznymi próbami poczęcia dziecka, presją otoczenia i niepewnością co do przyszłości znacząco obniżają jakość życia. Wiele osób boryka się z poczuciem pustki, bezsilności, niesprawiedliwości, co niekorzystnie wpływa na ich ogólny dobrostan psychiczny. Brak poczucia spełnienia w tak istotnej sferze życia, jaką jest rodzicielstwo, często prowadzi do izolacji i wycofania społecznego (16-18). Niepłodność jest doświadczeniem wszechogarniającym, dotyczycącym niemal wszystkich obszarów życia (ryc. 3). W literaturze możemy spotkać się z opisem emocjonalnej reakcji na diagnozę i konieczność leczenia niepłodności, która jest porównywana do procesu przechodzenia żałoby. Wyodrębniono jej cztery etapy, są to kolejno: odrętwienie (pierwsze zderzenie z diagnozą, niemożność zrozumienia, dlaczego niepłodność dotyka właśnie mnie, fizycznie mogą się pojawić objawy obniżenia nastroju, braku apetytu czy rozkojarzenie oraz kłopoty z pamięcią), tęsknota (poczucie ogromnego osamotnienia, uczucie cierpienia w sytuacji obecności innych dzieci, zazdrość oraz złość na siebie/partnera, a także na osoby, które nie doświadczają niepłodności). Kolejne etapy to dezorganizacja i rozpacz (nasilenie trudnych emocji, skłonność do izolacji społecznej oraz unikanie sytuacji, w których należy konfrontować się z obecnością innych kobiet ciężarnych lub małych dzieci), a następnie reorganizacja (akceptacja sytuacji niepłodności, chęć ułożenia sobie życia na nowo, indywidualny czas pojawienia się tego etapu – zwykle od 2 do 5 lat) (19, 20).
Praca fizjoterapeutyczna z pacjentami doświadczającymi niepłodności wymaga nie tylko wiedzy medycznej i umiejętności technicznych, ale również wysoko rozwiniętych kompetencji miękkich. W aspekcie psychologicznym współpracy z parą kluczowe znaczenie odgrywa empatia kliniczna. Jest ona szczególnym rodzajem empatii, która odnosi się do relacji między pracownikiem ochrony zdrowia a pacjentem. Oznacza ona umiejętność rozumienia emocji, doświadczeń i perspektywy pacjenta, ale w sposób świadomy, kontrolowany i ukierunkowany na pomoc. Nie chodzi więc o przeżywanie razem z pacjentem jego bólu czy cierpienia, ale o rozpoznanie tego, co czuje, okazanie zrozumienia i adekwatne wsparcie, z jednoczesnym zachowaniem profesjonalnego dystansu emocjonalnego. W budowaniu relacji z pacjentem kluczowe są zaufanie i stwarzanie poczucia bezpieczeństwa oraz wysoka kultura w komunikacji (bez umniejszania problemu pacjenta, dawania niechcianych rad lub obiecywania stuprocentowego powodzenia terapii). Empatia kliniczna spełnia wiele zadań: wzmacnia zaufanie pacjenta do terapeuty, zwiększa jego zaangażowanie w proces leczenia i fizjoterapii, redukuje poziom stresu i lęku u pacjenta, podnosi skuteczność terapii oraz zmniejsza ryzyko wypalenia zawodowego specjalisty (21).
Podejmując się fizjoterapii pacjenta doświadczającego niepłodności, należy również wziąć pod uwagę to, że istnieje zwiększone prawdopodobieństwo wcześniejszego doświadczenia przez tę osobę traumy (szczególnie utraty ciąży, traumatycznych zabiegów medycznych, ciężkiej choroby etc.). Niektóre techniki fizjoterapeutyczne mogą potencjalnie wywołać retraumatyzację u pacjentów. Retraumatyzacja to ponowne, niezamierzone uruchomienie przeżyć i emocji związanych z wcześniejszą traumą. Osoba może ponownie odczuwać silny lęk, wstyd, napięcie, ból psychiczny, a nawet doświadczyć objawów somatycznych. Może to się zdarzyć nawet wtedy, gdy pacjent świadomie nie łączy działań terapeuty z dawną traumą. Retraumatyzacja może być wywołana przez: kontakt fizyczny z określonymi partiami ciała (obszar miednicy, brzucha, klatki piersiowej), bolesne techniki manualne wywołujące nieoczekiwane, intensywne doznania cielesne, brak odpowiedniej komunikacji i przygotowania pacjenta na to, jakie techniki będą wykonywane. Ponadto może temu sprzyjać nieodpowiednia atmosfera – chłód emocjonalny, zbyt szybkie tempo terapii oraz brak zapewnienia komfortu i poczucia bezpieczeństwa. Sygnały ostrzegawcze retraumatyzacji u pacjenta podczas fizjoterapii to: nagła zmiana w zachowaniu – pacjent staje się wycofany, przestaje nawiązywać kontakt wzrokowy, wykazuje widoczne objawy stresu – przyspieszony oddech, pocenie się, drżenie ciała, napięcie mięśni, bladość lub zaczerwienienie twarzy. Mogą temu towarzyszyć nadmierne napięcie lub sztywność ciała lub wygórowane reakcje emocjonalne jak płacz, napad śmiechu czy złości, ataki paniki lub objawy lękowe, duszność, zawroty głowy czy inne reakcje nieadekwatne do sytuacji. W takich sytuacjach należy jak najszybciej przerwać technikę i spokojnie zapytać pacjenta, czy wszystko jest w porządku. Zapewnić poczucie bezpieczeństwa, zakomunikować, że ma prawo przerwać terapię. Tym samym oddać kontrolę poprzez propozycję, by pacjent sam zdecydował o kontynuacji, zmianie techniki lub zakończeniu terapii w danym dniu. Jeśli pacjent, który doświadczył traumy, podzieli się z nami tym doświadczeniem, ważne jest, aby nadać znaczenie temu wyznaniu i nie lekceważyć go, zapewnić o poufności przekazanych informacji, a także upewnić się, że pacjent ma w tym doświadczeniu odpowiednie wsparcie ze strony rodziny/przyjaciół lub odpowiednich specjalistów (22).

Mogą zainteresować Cię również
POSTĘPOWANIA
w rehabilitacji